Test starten
Selbsttest* starten
Künstliche Befruchtung: Methoden und Chancen der Kinderwunschbehandlung
Eine künstliche Befruchtung ist Glück durch Forschung und Medizin. Denn Dank künstlicher Befruchtungen geht der lang ersehnte Kinderwunsch für viele Paare schließlich doch noch in Erfüllung. Lernen Sie die Methoden der künstlichen Befruchtung, die Voraussetzungen, ihre Chancen und Risiken kennen und finden Sie heraus, ob eine künstliche Befruchtung für Sie infrage kommt.
Inhaltsverzeichnis
Für wen eignet sich eine künstliche Befruchtung?
Eine künstliche Befruchtung hilft Paaren, die auf natürlichem Weg bisher keine Kinder bekommen konnten oder grundsätzlich nicht können. Daher ist die künstliche Befruchtung auch für lesbische Paare die Chance auf eine Familie mit Kind sowie für Single-Frauen.
Die Ursachen für einen unerfüllten Kinderwunsch können sein:
- Bei der Frau
- Zyklusstörungen
- Eierstockschwäche oder Veränderungen der Eierstöcke bzw. Eileiter
- organische Defekte oder Gewebeveränderungen an Gebärmutter oder Gebärmutterhals
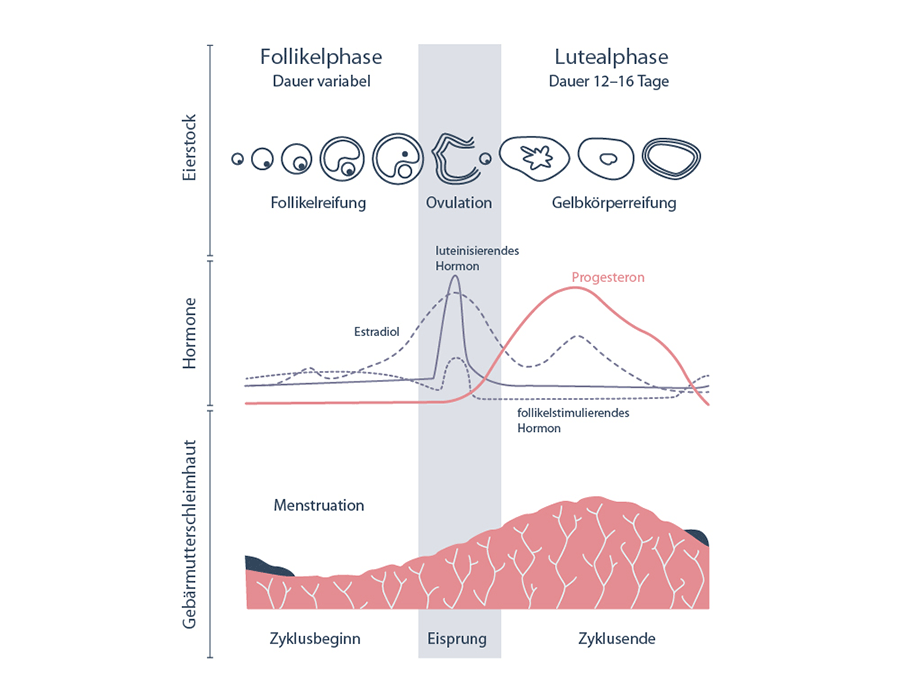
- Gelbkörperschwäche (Progesteronmangel)
- Endometriose (Erkrankung der Gebärmutterschleimhaut)
- hormonelle Erkrankungen oder Stoffwechselstörungen, z. B. Schilddrüsenfehlfunktion
- unbehandelte Infektionen durch Bakterien, z. B. durch Chlamydien
- Beim Mann
- hormonelle Erkrankungen oder Stoffwechselstörungen wie Diabetes, Testosteronmangel oder Prolaktinüberschuss (Hyperprolaktinämie)
- mäßige Qualität des Spermas oder verminderte Spermienproduktion, z. B. durch Hodenentzündungen oder hormonelle Störungen
- Samenleiterverschluss
- Antikörper gegen Samenzellen
- genetische Anomalien
- Infektionskrankheiten
- Operationen
- Durch Lifestyle & Job
- emotionale Belastungen oder Erschöpfung
- ungesunder Lebensstil, übermäßiger Konsum von Alkohol und Nikotin
- Missbrauch von Drogen, dazu zählen auch Anabolika
- Über- oder Untergewicht
- schwere körperliche Belastungen
- Umweltgifte und Schadstoffe
- Medikamenteneinnahme
Verschiedene Untersuchungen und Tests bei einer Gynäkologin oder einem Gynäkologen bzw. einer Urologin oder einem Urologen helfen, die Ursachen der Unfruchtbarkeit von Frau oder Mann herauszufinden. Die Voruntersuchungen sind gleichzeitig eine wesentliche Voraussetzung für eine künstliche Befruchtung.
Methoden und Ablauf der künstlichen Befruchtung
Folgende Methoden der künstlichen Befruchtung werden in Deutschland praktiziert.
-
Samenübertragung – intrauterine Insemination (IUI)
Die intrauterine Insemination ist eine Methode der künstlichen Befruchtung, bei der die männlichen Samen direkt (von außen) in die Gebärmutter eingebracht werden. Die Methode eignet sich, wenn Spermien beispielsweise nicht in der Lage sind, in die Gebärmutter einzudringen, um auf natürlichem Weg zur Eizelle zu gelangen. Mittels intrauteriner Insemination werden die Samen zunächst durch Masturbation gewonnen, anschließend im Labor aufbereitet und danach über dünne Kanülen zum Zeitpunkt des Eisprungs in die Gebärmutter gespritzt. Fünf bis zehn Prozent Behandlungen mit IUI münden in eine Schwangerschaft. Mit jedem weiteren Versuch steigt die Wahrscheinlichkeit, sodass sich nach mehreren Versuchen in 10 bis 30 Prozent aller Fälle eine Schwangerschaft einstellt. Voraussetzung sind aber u. a. ein regelmäßiger Zyklus und durchgängige Eileiter.
-
In-Vitro-Fertilisation (IVF)
Eine In-vitro-Fertilisation bezeichnet „die Befruchtung im Reagenzglas“. Im ersten Schritt erhält die Frau eine Hormonbehandlung. Die hormonelle Stimulation dient dem maximalen Wachstum der Eizellen. Idealerweise wachsen auf diese Weise mehrere befruchtungsfähige Eizellen heran. Die reifen Follikel werden anschließend abgesaugt und treffen im Labor auf die Spermien. Glückt eine Befruchtung, werden bis zu drei Embryonen wieder in die Gebärmutter eingesetzt. Der Transfer mehrerer Embryonen erhöht einerseits die Schwangerschaftsquote, andererseits aber auch die Wahrscheinlichkeit für eine Mehrlingsschwangerschaft. Zurzeit geht der Trend dahin, nur einen Embryo einzusetzen, um die Rate an Mehrlingsschwangerschaften (und die damit verbundenen Risiken) zu senken. Die nicht verwendeten Eizellen können dann für weitere Befruchtungsversuche eingefroren werden. Die Erfolgsquote einer IVF-Behandlung liegen zwischen 15 und 20 Prozent pro Zyklus.
-
Intrazytoplasmatische Spermieninjektion (ICSI)
Bei der intrazytoplasmatische Spermieninjektion (ICSI) handelt es sich um eine spezielle Form der In-vitro-Fertilisation, genauer gesagt: ihre „Erweiterung“. Sie kommt immer dann zum Einsatz, wenn eine In-vitro-Fertilisation erfolglos bleibt. Die ICSI ist die am häufigsten angewandte Methode der künstlichen Befruchtung. Dabei werden die entnommenen, reifen Follikel nicht mit Sperma, sondern lediglich mit einzelnen Samenzellen vereint. Wie bei der IVF werden nach erfolgreicher Befruchtung bis zu drei Eizellen in die Gebärmutter eingesetzt. Auch eine ICSI bringt die höhere Wahrscheinlichkeit einer Mehrlingsschwangerschaft, sodass auch hier der Trend dahin geht, nur einen Embryo einzusetzen.
-
TESE und MESA
TESE ist die Abkürzung für testikuläre Spermienextraktion und MESA für mikrochirurgische epididymale Spermienaspiration. Bei beiden Methoden handelt es sich um erweiterte Praktiken der künstlichen Befruchtung. Sie eignen sich für den Fall, dass im Sperma die für eine Befruchtung wichtigen Samenzellen fehlen. Durch TESE oder MESA werden die Samenzellen mittels eines chirurgischen Eingriffs direkt aus den Hoden oder Nebenhoden gewonnen und anschließend mittels intrazytoplasmatischen Spermieninjektion in die Eizelle injiziert.
-
Embryonentransfer oder Blastozytentransfer
Das Einsetzen der befruchteten Eizellen in die Gebärmutter kann via Embryonentransfer oder über einen Blastozytentransfer erfolgen. Von einem Embryonentransfer spricht man, wenn die befruchtete Eizelle innerhalb von drei Tagen in die Gebärmutter eingesetzt wird. Bei einer Verpflanzung zwischen fünf bis sechs Tagen nach der Befruchtung spricht man vom Blastozytentransfer.
Der Unterschied: Die Chancen auf eine Schwangerschaft sind bei einem Blastozytentransfer höher, da fehlerhafte Entwicklungen nach der Zellteilung erkennbar sind und diese Zellen für einen Transfer in die Gebärmutter gar nicht erst in Frage kommen.
Chancen und Risiken einer künstlichen Befruchtung
Eine künstliche Befruchtung bedeutet Chance und Risiko gleichermaßen. Immerhin handelt es sich um einen Eingriff in den Körper, verbunden mit gesundheitlichen und psychischen Belastungen vor allem für die Frau.
Folgende Risiken gehen mit einer künstlichen Befruchtung einher:
- Überstimulationssyndrom (unnatürliche Vergrößerung der Eierstöcke und Elektrolytstörung)
- bakterielle Infektionen
- Verletzung von Blase, Darm oder Blutgefäßen
- erhöhte Fehlgeburtenrate, meist altersbedingt
- psychische Belastungen
Tatsache ist, dass eine einzige künstliche Befruchtung nur selten zum Erfolg führt. Statistisch glückt eine Schwangerschaft durch künstliche Befruchtung erst nach mehreren Versuchen. Mit steigendem Alter von Frau und Mann steigt zudem das Risiko für Fehlgeburten oder genetische Anomalien, daher sollte eine künstliche Befruchtung idealerweise bis zum Alter von 35 Jahren erfolgen.
Ob eine künstliche Befruchtung erfolgreich ist, hängt nicht nur vom Alter, der Gesundheit und der Lebenssituation ab. Auch die Methode der künstlichen Befruchtung selbst spielt eine Rolle. Für die einzelnen Methoden gelten pro Behandlungszyklus folgende durchschnittliche Geburtenraten:
- In-Vitro-Fertilisation: 20 bis 25 Prozent
- Intrazytoplasmatische Spermieninjektion: 20 bis 25 Prozent
- Intrazytoplasmatische Spermieninjektion nach TESE bzw. MESA: 15 bis 20 Prozent
Mit künstlicher Befruchtung zum Wunschkind
Viele Paare, die auf natürlichem Weg nicht schwanger werden, erfüllen sich die Sehnsucht nach einem Kind mit einer künstlichen Befruchtung. Trotz teilweise aufwendiger Voruntersuchungen und Behandlungen, körperlicher Strapazen für die Frau und psychischer Belastungen für das Paar, ist die moderne Reproduktionsmedizin ein großes Glück.
Je nach gesundheitlichen Voraussetzungen oder diagnostizierten Schwangerschaftshürden kommen verschiedene Methoden der künstlichen Befruchtung in Frage. Die ICSI (intrazytoplasmatische Spermieninjektion) kommt am häufigsten zum Einsatz und verspricht hohe Erfolgsaussichten. Dabei wird ein einzelnes Spermium mit der Eizelle gematcht.
Unabhängig von der Methode und den unterschiedlichen Abläufen sind meist mehrere Anläufe notwendig, bis sich das Paar über einen positiven Schwangerschaftstest freuen kann. Daher ist Geduld während eines Behandlungszyklus ein ebenso guter Begleiter wie eine zuversichtliche Grundhaltung und eine gesunde Lebensweise.
Schwanger werden, schwanger bleiben: Kann Progesteron Ihnen helfen?
Unser Selbsttest orientiert sich an den Empfehlungen von medizinischen Fachgesellschaften zur Anwendung von Progesteron. Finden Sie jetzt heraus, ob eine Progesteronanwendung für Sie sinnvoll sein kann.